印度疫情感染者死亡率超7成!打开热搜榜,这条信息排在社会榜的第一名。
其实,引发此次疫情的罪魁祸首是尼帕病毒。这个病毒不是才出现的新病毒,早在1998年这个病毒就已经出现在马来西亚。
当时,当地养猪场工人接连出现发烧、头痛、意识模糊的症状,起初被误诊为乙型脑炎。直到疫情扩散至新加坡,造成百余人死亡,科学家才从患者体内分离出一种全新病毒,因首次发现于马来西亚尼帕村,得名“尼帕病毒”。
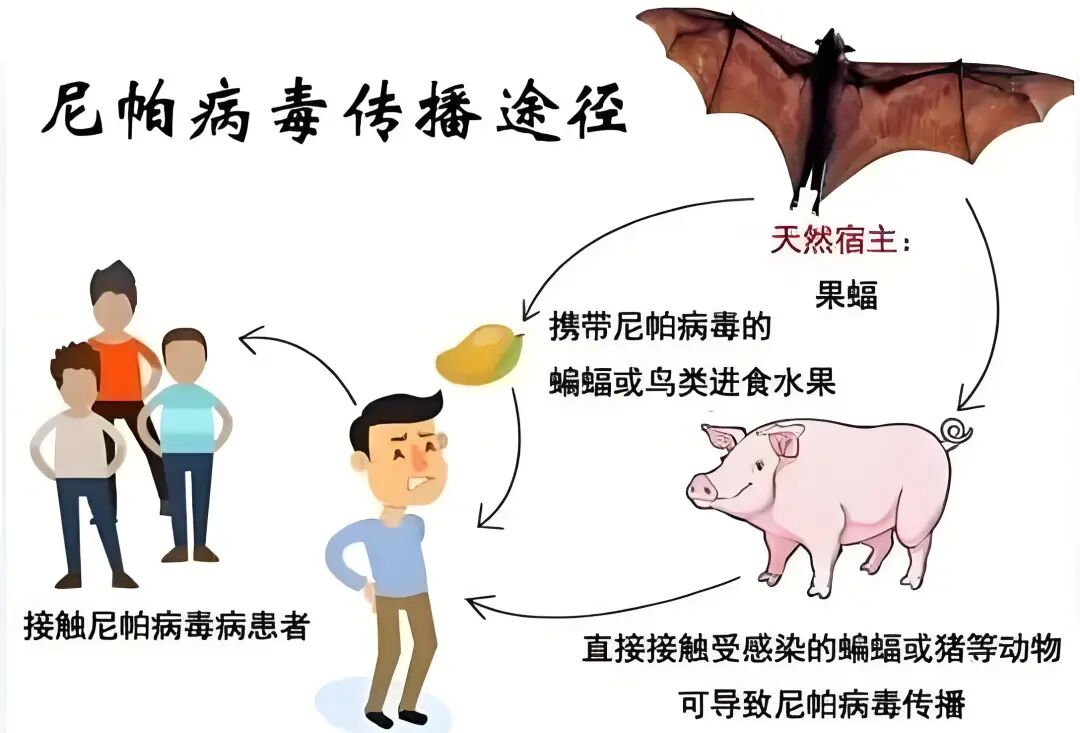
后续研究揭开了尼帕病毒的天然宿主是狐蝠属果蝠,这些飞行哺乳动物携带病毒却不发病,通过唾液、尿液持续排毒,如同移动的“病毒储存库”。看到这里,有些网友不淡定了,马上联想到让人谈之色变的新冠病毒,据说新冠病毒的宿主之一可能就是菊头蝠。这两种病毒都与蝙蝠有联系,难怪有些网友会把印度的尼帕病毒和新冠病毒联想在一起。
当时马来西亚疫情的爆发,源于人与动物栖息地的不当交集。养猪场紧邻果蝠栖息地,果蝠的排泄物污染了猪群的饲料和水源,病毒在猪体内大量复制,猪作为中间宿主,通过呼吸道飞沫和体液将病毒传给人类。这场疫情最终导致283人感染、109人死亡,为阻断传播链,马来西亚被迫扑杀百万头生猪,养猪业遭遇灭顶之灾。

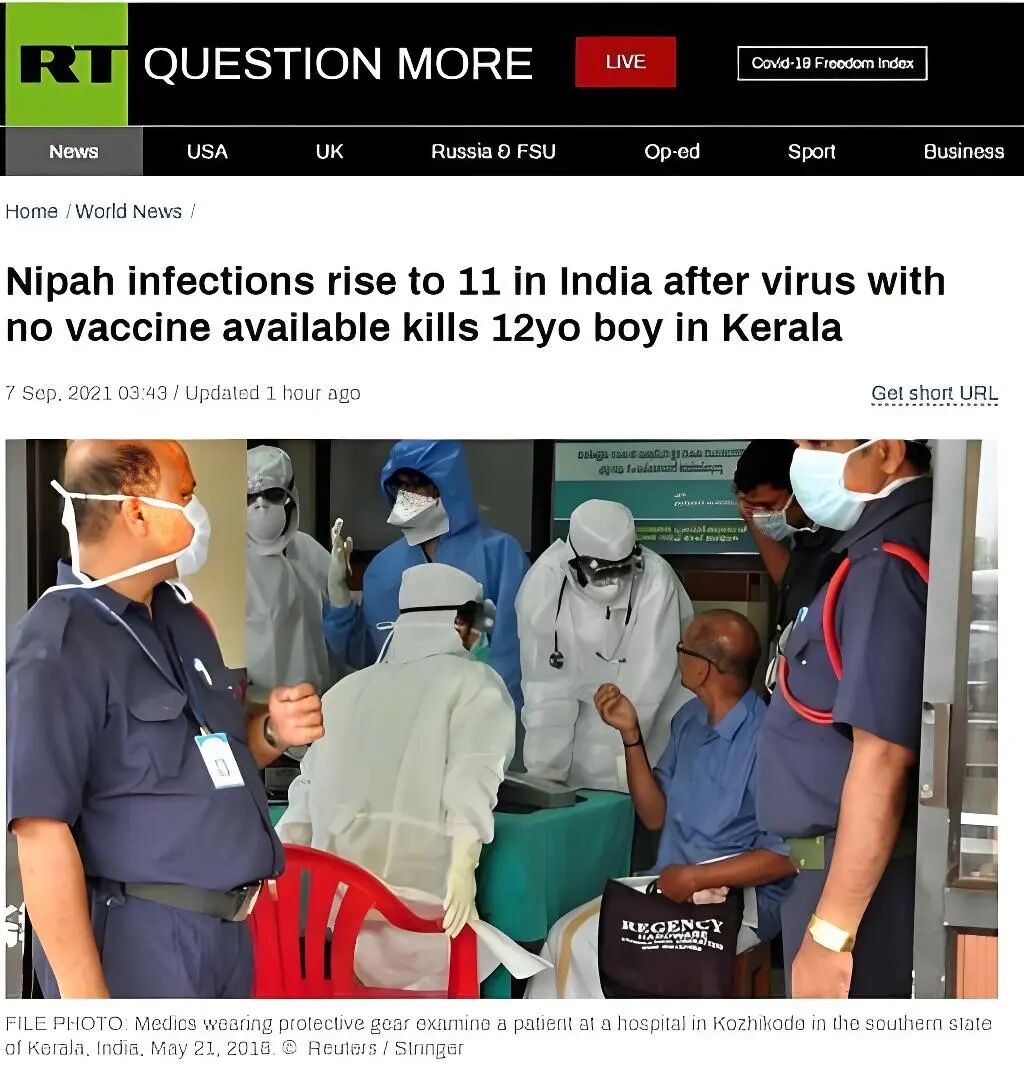
当马来西亚通过严格防疫遏制病毒后,尼帕病毒的活动重心逐渐转移到印度和孟加拉国。2001年,印度西孟加拉邦首次爆发尼帕疫情,66名感染者中45人死亡,死亡率高达68.2%,医护人员在救治中被感染的案例,首次证实其具备人传人能力。
此后,印度多次被尼帕病毒“光顾”,2018年喀拉拉邦疫情18人确诊、17人死亡,2023年再现感染病例,2026年尼帕病毒再次光临。
尼帕病毒为啥对印度情有独钟呢?

印度频频成为重灾区,根源在于生态变化与生活习惯的叠加。
印度的城市化进程挤压了果蝠的自然栖息地,它们被迫飞向人类聚居区觅食,增加了跨物种传播概率。
印度部分地区有饮用新鲜椰枣棕榈汁的传统,采集者夜间悬挂陶罐收集汁液时,果蝠会舔食汁液,其唾液和尿液便污染了饮品,成为人类感染的重要途径。
尼帕病毒的致命之处,在于其“温柔一刀”的发病特点与极高致死率。
感染后有3-14天潜伏期,最长可达45天,初期仅表现为发烧、头痛,与普通感冒无异,极易漏诊。但病情会快速恶化,出现意识模糊、呼吸困难,最终发展为致命脑炎,部分患者24-48小时内就会陷入昏迷离世。
目前全球尚无针对性疫苗和特效药,治疗仅能依靠输液、吸氧等支持性护理,即便侥幸存活,20%的患者会留下癫痫、性格改变等终身神经系统后遗症,其40%-75%的病死率,远超新冠病毒。
不过,尼帕病毒并非不可防控,其“低传播力”是核心安抚点。它的基本再生数R0仅为0.48,意味着一个感染者平均传染不到1人,远低于新冠病毒,不具备指数扩散能力。
传播仅依赖长时间密切接触,如家庭照护、无防护诊疗,并非空气或飞沫大范围传播。历次疫情均局限于南亚、东南亚局部地区,未出现跨洲大流行,本次印度仅西孟加拉邦5例确诊,疫情处于可控范围。我国无本土病例,入境检疫与发热门诊可有效拦截输入风险。

对普通民众而言,对病毒要警惕,但不至于陷入恐慌,抓准防护重点即可规避风险:
非必要不前往印度西孟加拉邦等疫区,入境主动配合健康申报与监测;
饮食上不喝生椰枣汁、生水,水果彻底清洗,生熟分开;
远离果蝠及其尸体、排泄物,野外遇树洞、果园尽量绕行;
日常饭前便后、接触动物后,用肥皂和流动水洗手至少20秒;
出现发烧、头痛伴随意识模糊,需及时就诊并主动告知旅行史和接触史。
网上对尼帕病毒的过度渲染,多是因为高致死率、无药可治等强情绪点被放大,部分自媒体为流量断章取义,刻意制造焦虑。
事实上,尼帕病毒是“高致死、低传播”的局部风险,像一把锋利但射程极近的刀,仅对疫区密切接触者构成威胁,对普通民众而言,做好基本防护便无需恐慌囤货。
来源:余江区疾病预防控制中心
编辑:胡喜华
本文链接:https://wap.yizhangxww.cn/content/646045/61/15645969.html

热门评论
打开爱上宜章,参与评论